
Садржај
- Шта је краниосиностоза?
- Шта узрокује краниосиностозу?
- Краниосиностоза симптоми
- Различите врсте краниосиностозе
- Дијагноза краниосиностозе
- Лечење краниосиностозе
- Нега за праћење
Шта је краниосиностоза?
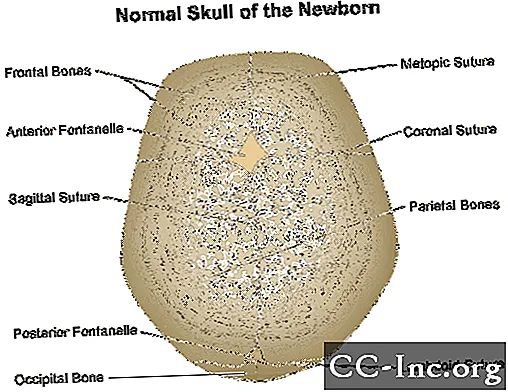
Код фетуса и новорођенчади, лобања се састоји од неколико плочица костију које су одвојене флексибилним, влакнастим зглобовима званим шавови. Како новорођенчад расте и развија се, шавови се затварају, формирајући чврст комад кости.
Краниосиностоза је стање у којем се шавови прерано затварају, узрокујући проблеме са нормалним растом мозга и лобање. Преурањено затварање шавова такође може довести до повећања притиска у глави и промене лобање или костију лица са нормалног, симетричног изгледа.
Шта узрокује краниосиностозу?
Краниосиностоза је карактеристика многих различитих генетских синдрома који имају различите обрасце наслеђивања и шансе за рецидив, у зависности од присутног специфичног синдрома.
Важно је да дете са краниосиностозом и чланови његове породице буду пажљиво прегледани у погледу знакова наследног генетског поремећаја, попут оштећења удова, абнормалности уха или срчаних мана.
Краниосиностоза симптоми
Код новорођенчади са овим стањем најчешћи знаци су промене у облику главе и лица. Једна страна лица вашег детета може изгледати знатно другачије од друге. Други, много ређи знаци могу да укључују:
- Пуна или испупчена фонтанела (меко место на врху главе)
- Поспаност (или мање будна него обично)
- Веома приметне вене на глави
- Повећана раздражљивост
- Висок крик
- Лоше храњење
- Повраћање пројектила
- Повећавање обима главе
- Кашњења у развоју
Симптоми краниосиностозе могу да подсећају на друга стања или медицинске проблеме, зато увек сарађујте са дететовим лекаром да бисте разјаснили дијагнозу.
Различите врсте краниосиностозе
Брацхицепхали
Предња брахикефалија подразумева фузију десне или леве стране короналног шава који пролази преко врха бебине главе од уха до уха.
Ово се назива коронална синостоза и узрокује да нормално чело и обрве престану да расту. Резултат је спљоштеност чела и обрва на погођеној страни, с тим да је чело претежно истакнуто на супротној страни. Око на погођеној страни такође може имати другачији облик и може доћи до поравнања затиљка (окципиталног). Када је фузија шава скроз преко задњег дела лобање детета, резултат је задња плагиоцефалија.

Тригоноцефалија
Тригоноцефалија је фузија метопијског шава. Овај шав тече од врха главе до средине чела, према носу.
Рано затварање овог шава може резултирати истакнутим гребеном који се спушта низ чело. Понекад чело изгледа прилично зашиљено, попут троугла, блиско постављених очију (хипотелоризам).

Сцапхоцепхали
Сцапхоцепхали је рано затварање или спајање сагиталног шава. Овај шав тече напред-назад, низ средину врха главе. Ова фузија изазива дугу, уску лобању. Лобања је дуга од напред према назад и уска од уха до уха.

Дијагноза краниосиностозе
Краниосиностоза може бити урођена (присутна при рођењу) или посматрана касније, често током физичког прегледа у првој години живота.
Дијагноза укључује темељни физички преглед и дијагностичко испитивање. Лекар вашег детета започиње са комплетном пренаталном историјом и историјом рођења, питајући о било којој породичној историји краниосиностозе или других абнормалности главе или лица.
Лекар може такође питати о развојним прекретницама, јер краниосиностоза може бити повезана са другим неуромускуларним поремећајима. Кашњења у развоју могу захтевати даље медицинско праћење основних проблема.
Током прегледа, лекар ће измерити обим главе вашег детета како би идентификовао нормалне и абнормалне опсеге. Краниосиностоза се може дијагностиковати физичким прегледом. Ако је потребно, ваш неурохирург може препоручити тестове за снимање.
Лечење краниосиностозе
Кључ за лечење краниосиностозе је рано откривање и лечење. Специфичну терапију краниосиностозе утврдиће лекар вашег детета на основу:
- Старост вашег детета, целокупно здравствено стање и историја болести
- Обим краниосиностозе
- Тип краниосиностозе (који су шавови захваћени)
- Толеранција вашег детета према одређеним лековима, процедурама или терапијама
- Очекивања за ток краниосиностозе
- Ваше мишљење или склоности
Хируршка интервенција је обично препоручени третман, јер може смањити притисак у глави и исправити деформације лица и костију лобање.
Важна је рана дијагноза и консултације са специјалистом. Генерално, најбоље време за операцију је пре дететове године дана, јер су кости још увек врло мекане и са њима је лако радити. Ако је стање вашег детета тешко, лекар може препоручити операцију већ са 1 месеца старости.
Пре операције, лекар вашег детета ће вам објаснити операцију и може да прегледа фотографије пре и после деце деце која су имала сличну врсту операције.
Преобликовање трезора Калварије
У овом поступку, хирург прави рез на глави главе новорођенчета и исправља облик главе померајући подручје лобање које је ненормално или прерано срасло, а затим преобликује лобању тако да може узети више округле контуре. Операција може трајати до шест сати. Ваша беба ће вероватно провести једну ноћ у јединици интензивне неге, плус додатних неколико дана у болници ради праћења.
Чак и ако се деформација вашег детета примети рано, ова операција је најприкладнија за бебе од 5-6 месеци или више како би се осигурало да је кост довољно дебела да изврши потребно преобликовање. Ова операција обично укључује трансфузију крви.
Након операције, може доћи до привременог отицања лица. За разлику од других хируршких опција, не постоје додатни кораци након операције, осим ако се не утврди рецидив краниосиностозе. Можете очекивати да ћете са својим хируршким тимом пратити месец дана после операције ради провере места реза на хирургији, а затим шест и 12 месеци након поступка како бисте били сигурни да напредовање зараста.
Ендоскопска хирургија краниосиностозе
Неке болнице могу понудити опцију ове минимално инвазивне хирургије, која се може извести када је беба стара 2-3 месеца, у зависности од врсте и степена краниосиностозе.
Поступак укључује употребу ендоскопа, мале епрувете кроз коју хирург може погледати и видети је унутар и изван лобање кроз врло мале резове на скалпу. Хирург отвара прерано спојени шав како би бебин мозак могао нормално да расте.
Сама операција траје отприлике један сат и укључује мање губитка крви у поређењу са преградом сводова лобање, тако да је мања шанса да ће бити потребна трансфузија крви. Ваша беба ће остати у болници преко ноћи ради надгледања пре него што буде пуштена кући.
Ову врсту операције прати употреба кациге за обликовање за преобликовање лобање. Додатни састанци код добављача кациге (ортотичара) биће неопходни за постављање кациге на ваше дете. Можете очекивати да ћете пратити хируршки тим свака три месеца током прве године након операције како бисте проверили напредак у преобликовању лобање.
После операције краниосиностозе
После операције краниосиностозе, ваше дете ће вероватно имати турбан завој око главе или главе и може имати отеклине на лицу и капцима. Период након операције дете ће провести у јединици интензивне неге за пажљиво праћење.
Тим за негу пажљиво ће надгледати било какве проблеме након операције, као што су:
- Грозница (већа од 101 степен Фахренхеита)
- Повраћање
- Раздражљивост
- Црвенило и оток дуж подручја реза
- Смањена будност
Ове компликације захтевају брзу процену хирурга вашег детета.
Нега за праћење
Процес опоравка је различит за свако дете. Здравствени тим вашег детета сарађиваће са вашом породицом, дајући вам упутства о нези детета код куће и износећи специфичне проблеме који захтевају хитну медицинску помоћ.
Краниосиностоза може утицати на мозак и развој детета. Степен проблема зависи од тежине краниосиностозе, броја сраслих шавова и присуства проблема са мозгом или другим органским системима који могу утицати на дете.
Лекар може препоручити генетско саветовање ради процене дететових родитеља на било какве поремећаје који се могу појавити у породицама.
Дете са краниосиностозом захтева честе медицинске прегледе како би се осигурало да се лобања, кости лица, поравнање вилице и мозак нормално развијају. Медицински тим ће вам пружити образовање и смернице које ће вам помоћи да максимално искористите здравље и добробит свог детета.